A parotidite é uma inflamação que acomete a glândula parótida, uma das três principais glândulas salivares localizadas na face.
Essa glândula fica posicionada logo à frente e abaixo do ouvido, e é responsável pela produção de grande parte da saliva que mantém a boca úmida e auxilia na digestão dos alimentos.
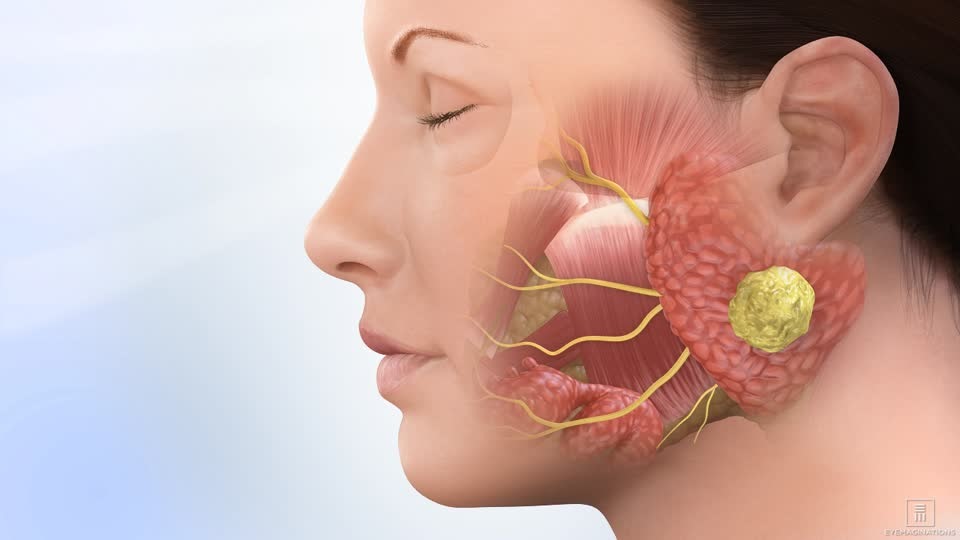
Quando a parótida inflama, o paciente percebe inchaço doloroso na região lateral da face, muitas vezes acompanhado de febre, dificuldade para mastigar ou abrir a boca.
A parotidite pode ter causas virais, bacterianas ou obstrutivas, e embora muitas vezes seja benigna e autolimitada, em alguns casos requer tratamento médico específico.
O que é a glândula parótida e qual sua função
As glândulas salivares principais são três pares: parótidas, submandibulares e sublinguais.
A parótida é a maior delas, e sua principal função é produzir saliva rica em enzimas digestivas, como a amilase, que ajuda a iniciar a digestão dos carboidratos.
A saliva também:
Lubrifica a boca e a garganta;
Facilita a fala e a deglutição;
Ajuda na limpeza natural dos dentes;
E contém anticorpos que protegem contra infecções.
Quando a glândula é afetada por uma infecção ou obstrução, a produção de saliva diminui e o tecido glandular inflama — caracterizando a parotidite.
Principais causas de parotidite
A parotidite pode ter diferentes origens. As mais comuns são:
- Parotidite viral (caxumba)
A caxumba é a causa mais conhecida de parotidite viral, causada pelo vírus da família Paramyxoviridae.
Ela é transmitida por gotículas de saliva e é mais comum em crianças e adolescentes não vacinados.
Sintomas típicos:
Inchaço em uma ou ambas as faces (região das parótidas);
Dor ao mastigar ou engolir;
Febre;
Mal-estar e dor de cabeça;
Diminuição da produção de saliva.
Em homens, a caxumba pode causar orquite (inflamação dos testículos), e em casos mais raros, meningite viral.
A vacina tríplice viral (sarampo, caxumba e rubéola – MMR) é a forma mais eficaz de prevenção.
- Parotidite bacteriana
A parotidite também pode ser causada por bactérias, especialmente Staphylococcus aureus e Streptococcus.
É mais comum em idosos, recém-operados ou pessoas com pouca hidratação e baixa produção de saliva.
Sintomas típicos:
Inchaço súbito e doloroso na face;
Pele avermelhada e quente sobre a região;
Febre alta;
Presença de pus no ducto salivar (que drena para dentro da boca);
Mau gosto na boca.
O tratamento geralmente requer antibióticos, hidratação adequada e, em alguns casos, drenagem do abscesso.
- Parotidite obstrutiva (por cálculo salivar)
Em alguns casos, a inflamação ocorre devido à obstrução do ducto salivar — o canal que leva a saliva da glândula até a boca.
Essa obstrução pode ser causada por um cálculo salivar (sialólito), semelhante a uma “pedrinha” formada por sais minerais.
Sintomas típicos:
Inchaço e dor ao iniciar a alimentação (quando há estímulo para salivar);
Alívio parcial após algum tempo;
Sensação de boca seca;
Em casos persistentes, infecção secundária.
O tratamento pode envolver massagem suave, hidratação, uso de medicamentos que estimulam a salivação e, se necessário, remoção do cálculo por procedimento médico.
- Outras causas menos comuns
Doenças autoimunes, como a Síndrome de Sjögren, que causa inflamação crônica das glândulas salivares;
HIV, que pode provocar aumento das parótidas;
Tumores benignos ou malignos das glândulas salivares;
Traumas locais ou uso de certos medicamentos que reduzem a produção de saliva.
Sintomas da parotidite
Os sintomas variam conforme a causa, mas geralmente incluem:
Inchaço doloroso na lateral da face, abaixo do ouvido;
Sensibilidade ao toque;
Febre e mal-estar;
Dificuldade para abrir a boca (trismo);
Dor ao mastigar ou engolir;
Secreção purulenta na boca (em casos bacterianos).
Em situações mais graves, o paciente pode apresentar inchaço bilateral ou sinais de infecção disseminada.
Diagnóstico
O diagnóstico da parotidite é feito principalmente por exame clínico. O médico (geralmente um otorrinolaringologista ou clínico geral) avalia:
A localização e consistência do inchaço;
Se há saída de secreção pelo ducto salivar;
Temperatura local e presença de dor.
Para confirmar a causa, podem ser solicitados:
Ultrassonografia de glândulas salivares (para detectar cálculos ou abscessos);
Tomografia em casos complexos;
Exames de sangue (leucócitos e marcadores de infecção);
Cultura da secreção (para identificar a bactéria).
Tratamento da parotidite
O tratamento depende da causa da inflamação:
🦠 Parotidite viral
Repouso, hidratação e analgésicos (paracetamol, ibuprofeno);
Compressas mornas na região;
Alimentação leve e macia;
Evitar alimentos ácidos (que aumentam a dor ao salivar).
Não há necessidade de antibióticos — a infecção viral é autolimitada e melhora em cerca de 7 a 10 dias.
🧫 Parotidite bacteriana
Uso de antibióticos orais ou intravenosos, conforme orientação médica;
Hidratação intensa para estimular o fluxo salivar;
Massagem suave na glândula;
Em casos graves, drenagem cirúrgica do abscesso.
💧 Parotidite obstrutiva
Estimular a salivação (chicletes sem açúcar, limão ou balas cítricas, se o médico permitir);
Massagens na face;
Boa hidratação;
Remoção do cálculo, se necessário.
Complicações possíveis
Se não for tratada adequadamente, a parotidite pode causar:
Abscesso (acúmulo de pus na glândula);
Infecção disseminada;
Destruição parcial da glândula salivar;
Fístulas salivares (saída anormal de saliva pela pele);
Em casos repetitivos, fibrose e redução da função glandular.
Por isso, é importante buscar atendimento médico assim que os sintomas surgirem.
Prevenção
Algumas medidas simples ajudam a prevenir a parotidite:
Manter boa hidratação diária;
Higiene bucal adequada;
Vacinação em dia (especialmente contra a caxumba);
Evitar longos períodos sem alimentação (que reduzem a salivação);
Tratar infecções bucais ou dentárias precocemente;
Evitar o tabagismo, que favorece inflamações salivares.
Mantenha-se saudável e seguro. Para qualquer problema, consulte o Dr. Aglailton Menezes